2.2 青春期的发育特点 体育与健康 )课件(80ppt)
文档属性
| 名称 | 2.2 青春期的发育特点 体育与健康 )课件(80ppt) |

|
|
| 格式 | ppt | ||
| 文件大小 | 7.2MB | ||
| 资源类型 | 教案 | ||
| 版本资源 | 人教版(新课程标准) | ||
| 科目 | 体育与健康 | ||
| 更新时间 | 2021-08-13 00:00:00 | ||
图片预览











文档简介
(共80张PPT)
青春期的发育特点
学习目标
1.掌握青春期发育相关概念。
2.熟悉青春期男女的性征分期;正常青春发育生理、正常青春发育期体格体态的变化及生殖器官、第二性征的发育特点。
3.了解青春发育的机制及神经、内分泌调控特点。
生长发育的一般规律
一、生长发育具有阶段性和连续性
二、生长发育的速度具有不均衡性
三、各系统生长模式的时间顺序性
及协调性
四、生长轨迹现象和生长关键期
复习
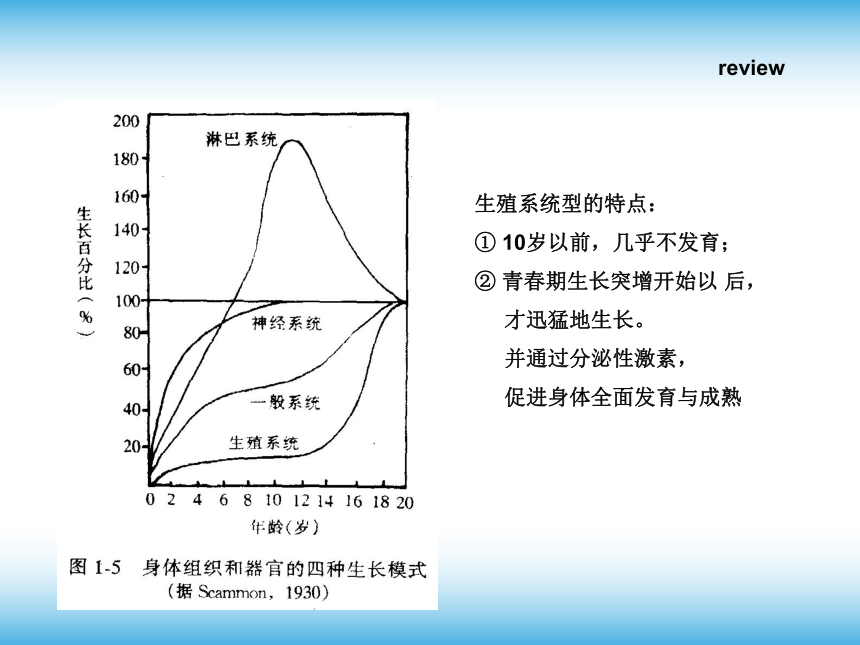
生殖系统型的特点:
①
10岁以前,几乎不发育;
②
青春期生长突增开始以
后,
才迅猛地生长。
并通过分泌性激素,
促进身体全面发育与成熟
review
个体在从童年向成年的生长发育过程中,青春期是其中极其重要的阶段。在青春期,由于内分泌变化,其身体形态、性器官、第二性征及社会心理行为也发生明显变化,展现出青春期生长发育的显著特征。
(一)青春期的定义
青春期(adolescence)是个体从童年向成年逐渐过渡的时期,是生长发育过程中一个极其重要的阶段。
WHO在“青少年妊娠与流产”全球会议上,根据青少年生理、心理和社会性的发育特点,把青春期定义为这样一个时期:①是个体从出现第二性征到性成熟的生理发展过程;②是个体从儿童认知方式发展到成人认知方式的心理过程;③是个体从经济的依赖性到相对独立状态的过渡。
第一节
青春期的定义和发育表现
一、青春期概述
青春期是一个动态概念。
目前为研究方便,把青春期的年龄区间定为10~20岁。
女性青春期的时间跨度一般为10~18岁,男性为12~20岁。
(二)青春期的发育特点
①体格生长加速,以身高为代表的形态指标出现第二次生长突增;
②各内脏组织器官体积增大、重量增加,功能日臻成熟;
③内分泌功能活跃,与生长发育有关的激素分泌明显增加;
④生殖系统功能发育骤然增快并迅速成熟,到青春晚期已具有繁殖后代能力;
⑤男女外生殖器和第二性征迅速发育,男女两性的外部形态特征差别更为明显;
⑥青春期特有的心理行为问题。
青春早期:主要表现为生长突增,性器官和第二性征开始发育,一般持续约2年
。
青春中期:以性器官和第二性征迅速发育为特征,出现月经初潮/首次遗精,持续2~3年。
青春后期:体格生长速度明显减慢直至骨骺完全融合;性器官和第二性征继续发育至成人水平,社会心理发展加速,持续2年左右
。
青春期的年龄分期
(一)青春期生长突增
青春期的生长速度与童年期相比明显加快,出现第二次生长突增。生长突增即生长速度在童年期比较平稳的基础上,突然出现快速增长的现象。
在青春期生长突增过程中,出现突增高峰。突增高峰也叫生长速度高峰,对于身高和体重,分别称之为身高速度高峰”(peak
height
velocity,PHV)和“体重速度高峰”(peak
weight
velocity,PWV)
。
二、青春期形态发育特点
PHV和PWV发生的年龄称为身高速度高峰年龄和体重速度高峰年龄。
由于青春期生长突增开始的早晚及突增幅度在个体间存在着很大的差异,因而青春期各年龄组内生长速度的个体变异远大于童年期。
女
男
突增开始的年龄
9~11岁
11~13岁
突增高峰的年龄
11~13岁
13~15岁
平均每年突增的幅度
6~8cm
7~9cm
突增高峰(PHV)
9~10cm
10~12cm
总的突增幅度
25cm
28cm
以身高为例
正是由于男女青少年身高、体重等指标生长突增年龄和幅度的性别差异,男女青少年身高、体重的生长曲线出现两次交叉的现象。
研究青春突增期开始的时间有种方法为“逐人计算高峰年龄法”,即以身高年增长速度最高的3个相邻年龄组为快速生长期(突增期),其中间年龄即为生长发育高峰年龄。
任弘等采用此方法研究发现生长高峰年龄的个体差异很大,身高生长高峰年龄(PHA)并非集中在某一年龄,而是分散在几个年龄上。男生出现PHA人数最多的是在13岁(34.65%)、女生在12岁(33.5%)。体重出现生长高峰最多的年龄组为男生14岁、女生13岁,比1985、1995年的调查结果晚1~2岁。
(二)青春期生长突增的阶段变化
身高生长速度是反映儿童少年生长状况的重要指标。但由于青春期生长突增高峰年龄的变异,导致按年龄身高生长速度的巨大变异,从而使按年龄的身高生长速度最大均值明显小于按PHA的生长速度最大均值。因此按年龄的生长速度不能确切反映青春期生长突增的特征。评价个体儿童的生长速度,最好将按年龄的生长速度参考值和按PHA的生长速度参考值结合在一起考虑,参见下图。
男童按年龄的与按PHA的生长速度曲线的比较
女童按年龄的与按PHA的生长速度曲线的比较
对于青春期身体各部分的生长,因为突增开始时间和生长速度是不同的,所以青春期身体各部分的比例也在不断地变化。
青春前期,身体各部增长顺序大致是足长-下肢长-手长-上肢长。由于下肢增长早,青春前期坐高指数(坐高/身高)逐渐下降,中期降至最低点,因此出现青春期长臂长腿不协调的体态。青春期中、后阶段,躯干增长速度加快,坐高指数再度增大,成年时,男性为54.2,女性为54.3。
(三)生长模式及发育类型
青春期形态指标的生长和生殖功能的发育成熟水平,由于受到遗传和环境各种因素的影响,存在明显的个体差异,可能会出现各种各样的情况。
从生长的量来分,大体上可以归纳为五种模式:
①青春期始于平均年龄,成年期身高位于平均水平;
②青春期生长突增发生较早,突增结束年龄也较早,生长期较短、身高增长量较少,最终身高低于平均水平;
③整个童年期及青春早期的生长都低于同龄人,但较晚的生长突增及较长的生长期使其成年身高达到平均水平甚至高于平均水平;
④遗传性(家族性)高身材,身材始终处于高水平;
⑤遗传性(家族性)矮身材,身材始终处于低水平。
以身高为例
从发育成熟的起始时间来看,青春期发育类型通常分为一般、早熟、晚熟三种类型。
早熟型:盆宽、窄肩的矮胖体型;
晚熟型:盆窄,肩宽的瘦高体型。
有学者对120名健康的儿童进行生长发育追踪观察9年发现,不同成熟类型女孩身高突增起始年龄、停止年龄与高峰年龄存在一致性,即突增开始年龄早突增结束年龄也早,反之亦晚。
3型间青春期突增幅度全距、时间全距比较,差异无显著性,但加速期早熟型突增幅度、时间明显小于一般型和晚熟型,而减速期则早熟型突增幅度、时间明显大于一般型和晚熟型。一般型与晚熟型在加速期和减速期突增幅度、时间上的差异无显著性。
三种不同成熟类型女孩按时间年龄的生长速度曲线图
三种不同成熟类型女孩峰龄重叠速度曲线
从性发育角度,青春期性早熟和晚熟型的青少年,表现出不同的时间特征。
青春期性早熟一般指男孩9岁前出现睾丸增大,女孩8岁前出现乳房发育或10岁前来月经初潮者。性早熟一般又分特发性与继发性两种。特发性性早熟的病因不甚明了,继发性性早熟多由颅内肿瘤、脑炎后遗症或使用外源性促性腺类药物等引起。
晚熟型的青少年,以男童14岁未出现睾丸增大,女童13岁未出现乳房发育为判断标准。晚熟的原因包括下丘脑、垂体、性腺疾病,染色体异常,全身性或消耗性疾病,体质性或家族性因素以及营养、心理、运动训练等。
青春期最重要的特征之一就是性发育。它包括内外生殖器官的形态变化、生殖功能的发育成熟和第二性征的发育等。
第二性征是指进入青春期后,男、女之间出现的除生殖器官以外,在性别上的外在差异。
三、青春期性发育
(一)男性性发育
男性生殖器官分内、外两部分。内生殖器包括睾丸、输精管道和附属腺,外生殖器包括阴囊和阴茎。
睾丸—产生精子、分泌雄激素
附睾—储藏精子,使精子成熟
输精管—输送精子
精囊腺—分泌黏液
前列腺—分泌黏液
男孩的青春期性发育存在很大个体差异,但各指征的出现顺序大致相似:
睾丸
(约11.5岁)
阴茎
伴身高突增
0.5~1年
阴毛
(约11-12岁)
腋毛
胡须
1~2年
1年
身高增长
逐渐减慢
首次遗精
分期
年龄(岁)
外生殖器
阴毛
同时的变化
1期
5~9
青春前期幼稚型
无阴毛
睾丸体积1、2、3cm3,
长径<2.5cm
2期
9~11
睾丸阴茎及阴囊的早期生长
细小阴毛色淡,在阴茎根部
早期声音改变、睾丸长经
2.5~3cm
3期
11~14
阴茎长度增长、增粗,阴囊和睾丸继续增大
阴毛黑粗弯曲,阴毛分布在阴茎中部及周围
上唇有细绒毛,生长速度增速,睾丸最大长径3.3~4.0cm(睾丸模型11~15cm3)
4期
14~16
阴茎龟头突出,阴囊色素加深
阴毛增粗、分布于大腿并扩展至耻骨上
腮部长出毛、睾丸长径4.0~4.5cm,体积15~20cm3
5期
>16
成年的外生殖器
阴毛分布至下腹部中线呈菱形分布,中间少
胡须增多,睾丸最大直径>4.5cm,体积25cm3
男性青春期性征发育分期(Tanner分期)
遗精是男性青春期发育的正常生理现象,作为男性青春期发育的重要标志。
(二)女性性发育
女性生殖器官分内、外两部分。内生殖器包括阴道、子宫、输卵管及卵巢。外生殖器包括阴阜、大小阴唇、阴蒂、前庭和会阴。
第一性征
卵巢重量增加——卵巢皮质层内卵泡发育
外阴——阴毛增加(雄H作用)大小阴唇变大,着色——成人型
阴道——变长、宽、皱襞↑,分泌物↑
宫颈——分泌物↑
宫体——肌纤维增生、肥大、宫体增大,宫体/宫颈
2:1
输卵管——变粗
第二性征
乳房发育:最早开始,平均开始年龄11岁;
阴毛、腋毛出现:乳房开始发育后6个月到1年出现阴毛,腋毛的出现一般在阴毛出现半年至1年后。
音调变高
脂肪呈女性分布
分期
年龄(岁)
乳房发育
阴毛发育
同时的变化
1期
5~8
青春前乳头突出
无阴毛
?
2期
8~10
乳芽期、乳晕和乳头增大隆起,有乳核可触及
有浅黑色绒毛稀疏的分布在大阴唇
生长速度开始增快
3期
10~13
乳房和乳晕继续增大,乳房、乳晕在同一平面上
阴毛分布覆盖会阴部
生长速度达高峰,阴道粘膜增厚角化,出现腋毛
4期
13~15
乳晕第二次凸出于乳房丘状平面
阴毛增多变粗弯曲,分布广,成倒三角形
月经初潮(在3期或4期时)生长
5期
>15
成熟期乳房,乳房和乳晕又同在一丘状平面上
阴毛成人型,大倒三角型
骨骺闭合生长停止
女性青春期性征发育分期(Tanner分期)
月经来潮:为生殖功能成熟的外在标记。
初潮时,卵巢、子宫的重量仅为成熟重量的30
%
~
40%,且卵巢功能不稳定。
月经初潮与第一次排卵间隔期称为生理不孕期,此期月经为不排卵月经。
月经初潮的年龄与遗传、经济水平、营养状况有关。
四、青春期性心理发育
性意识的发育
进入青春期后,随着身体的发育、性意识也开始萌动,常表现为从初期的与异性疏远,到逐渐愿意与异性接近,或对异性产生朦胧的依恋,这些都是正常的心理变化。
青少年心理发展的主要矛盾
1.性生理发育迅速成熟与性心理相对幼稚的矛盾
2.自我意识迅猛增长与社会成熟相对迟缓的矛盾
3.情感激荡要求释放与外部表露趋向内隐的矛盾
垂体(分泌生长激素)
甲状腺(分泌甲状腺激素)
胸腺(分泌胸腺激素)
肾上腺(分泌肾上腺素)
胰岛(在胰腺中,分泌胰岛素)
卵巢(分泌雌性激素)
睾丸(分泌雄性激素)
第二节
青春期内分泌变化和调控机制
一、
影响生长发育的激素
1.下丘脑(hypothalamus)
下丘脑是人体最重要的神经-内分泌器官。下丘脑分泌释放激素:
促甲状腺激素释放激素(TRH)
促肾上腺皮质激素释放激素(GRH)、
促卵泡激素释放激素(FSH-RH)
黄体生成素释放激素(LH-RH)
促黑(素细胞)激素释放激素(MRF)
催乳素释放因子和促生长素释放激素(GHRH)
2.腺垂体(adenohypophysis)
腺垂体分泌7种不同激素即:生长素、催乳素、促甲状腺激素、促肾上腺皮质激素、促卵泡激素、黄体生成素、促黑(素细胞)激素。
(1)生长素(growth
hormone,GH)是控制生长发育最重要的激素
能促进骨骼的生长、蛋白质的储存,使肌肉发达,所以其主要功能是促进人体全身的生长。
幼年时期生长激素分泌不足--侏儒症
幼年时期生长激素分泌过多--巨人症
成年时期生长激素分泌过多--肢端肥大症
生长激素的作用:
(2)催乳素
(PRL)
催乳素的主要生理功能是促进乳腺生长发育,启动和维持乳腺泌乳。此外,催乳素与黄体生成素共同作用于卵巢,促进黄体形成,分泌孕激素;但大剂量的催乳素,则会反过来抑制卵巢合成雌激素和孕激素。在男性,催乳素可促进前列腺、精囊腺生长,促进睾酮合成。
(3)促激素
促激素的主要作用是调节各靶腺内分泌器官分
泌相应的内分泌激素。促激素包括:
促甲状腺素(TSH)
促肾上腺皮质激素(ACTH)
尿促卵泡素(FSH)
黄体生成素(LH)等
3.性腺
(sexual
gland)
男性的性腺是睾丸,女性的性腺是卵巢,它们分别是男女生殖系统的最重要器官,主要功能是产生精子或卵子和分泌性激素。
(1)雄激素
(androgen)
雄激素包括睾丸分泌的睾丸酮、双氢睾丸酮和脱氢表雄酮,其中最主要的是睾丸酮。雄激素的作用:
决定生殖器的分化
促进和维持性功能
刺激和保持第二性征的出现
促进精子的生成
促进蛋白质合成
(2)雌激素
(estrogen)
雌激素主要由卵巢合成,其生理功能有:
促进女性内外生殖器和乳房的发育;
引发月经初潮,促进月经周期形成;
加速脂肪组织堆积,促使女性形成乳房发达、皮肤细滑柔润等特有的外部形态。
雌激素对骨骼发育的影响也十分明显。
(3)黄体酮
(progesterone)
主要作用:
维持月经周期
促进乳腺发育成熟
维持月经周期
维持妊娠
致热作用
4.甲状腺
甲状腺的主要功能是分泌甲状腺素(thyroid)。甲状腺素具有调节机体物质代谢、促进生长发育、维持神经、心血管系统功能的作用。
5.肾上腺
肾上腺与生长发育有关的主要是肾上腺皮质,它分泌的性激素包括雄激素与雌激素。
6.胰岛
胰岛β细胞分泌的胰岛素(insulin),是重要的生长调节激素之一,与生长激素有协同作用。
7.松果体
已知的松果体激素中,研究较多的是褪黑素,具有抑制哺乳动物生殖系统发育的作用。
冰岛:褪黑素被认为是冬季忧郁症的祸首
中国台湾:药店因出售褪黑素被处罚
二、青春期发育的神经-内分泌调控机制
遗传和环境因素的交互作用调控着青春期性发育的内分泌系统,主要影响下丘脑-垂体-性腺轴,使青春期适时启动。其中神经系统的发挥重要作用。
神经系统对内分泌的调节主要有两个途径:
一是影响下丘脑的神经元,调节下丘脑和垂体激素的分泌,进而影响全身;
二是通过对其它内分泌腺自主神经的支配进行调节。
在神经系统对内分泌调节的同时,周围靶腺所分泌的激素也可作用于下丘脑和腺垂体,实行“正”或“负”反馈,从而使下丘脑、腺垂体与靶腺之间形成几个重要的轴系统,其中与青春期发育关系最密切的是下丘脑-垂体-性腺轴。
三、青春期的启动机制
关于青春期的启动机制目前尚不明确。较为统一的观点是:中枢神经系统、下丘脑-垂体-性腺轴系统起着决定性作用,其功能状态可直接影响或控制青春期发育。
从胎儿期开始,中枢神经对性发育就一直保持着抑制作用,使下丘脑对GnRH17促性腺激素释放激素的分泌处于“青春静止期”,内外生殖器官不发育。其后,伴随HPG轴的成熟,该抑制作用逐步减弱并消失,青春期开始启动。
1.中枢神经抑制机制减弱
2.HPG轴对性激素负反馈敏感性下降
儿童期外周血中有少量性激素,而HPG轴对它们极为敏感;受其负反馈抑制,轴系统的活动处于静止状态。即将进入青春期时,下丘脑对这些外周激素的负反馈敏感性开始降低,分泌的GnRH逐渐增多,刺激垂体分泌糖蛋白FSH和黄体生成素LH,促进女性卵巢发育,大量分泌雌激素、孕激素;刺激男性睾丸的生精上皮发育,间质细胞分泌睾酮;这些性激素进入血液循环后,作用于相应靶器官,引发生长突增,促进性器官、第二性征相继发育,青春期发育就此迅速推进。
第三节
青春期发育异常
一、青春期身高发育异常
(一)病理性矮身材
矮身材即身高低于其性别-年龄组正常值的第三百分位。
导致矮身材原因众多,有如内分泌疾病或其它全身性疾病引起,有家族性矮小症和体质性生长发育延迟,还有原因不明,多半属于生长发育的正常变异。
1.垂体性侏儒症(pituitary
dwarfism)
又称垂体性矮小症,是由于腺垂体合成和分泌生长素不足,也可因靶细胞缺陷,使生长素无法发挥正常的生理效应而引起的体格生长障碍。
2.甲状腺功能低下症(hypothyroidism)
又称“呆小症”或“克汀病”,起因于体内合成甲状腺素不足,或因甲状腺对TSH无反应或周围组织缺乏甲状腺素受体,引起智能与体格发育障碍。
3.遗传代谢性疾病
有21-三体综合征(唐氏综合征,Down‘s
syndrome),一些单基因性或多基因性遗传病,骨骼系统疾病(如软骨发育不全、成骨不全症),代谢性疾病(如糖原累积病、黏多糖病)等,通常都伴随全身性疾病,导致生长发育障碍、身材矮小。
4.家族性矮身材
是指那些身材虽矮小但生长速度属正常范围、有矮身材家族史的儿童。这类儿童既无影响生长发育的疾病依据,也追溯不到严重的器质性疾病,身体各部分比例匀称。家族性矮身材的儿童,其生长曲线始终与正常儿童平行,骨龄与时间年龄一致,但直至成人期身高仍处在较低的百分位水平。
5.体质性生长迟缓(constitutional
growth
delay)
生长迟缓身材矮小者青春期生长突增和性成熟出现时间晚,但最终身高属于正常者。体质性生长迟缓的儿童因长骨的干骺愈合较晚,骨龄落后于时间年龄2~3年,生长期相对长,身高可望在青春后期赶上同龄儿童,成年身高约位于正常标准的P10~P50之间。
一般可根据骨龄(BA)、时间年龄(CA)和身高年龄(HA)粗略区分矮身材的类型:
①体质性生长迟缓,HA=BA②家族性矮身材,HA③甲状腺功能低下症,BA④垂体功能低下症,BA(二)病理性高身材
高身材指个体身高处于其性别-年龄组正常值的P97以上。引起高身材的原因主要有以下几种:
家族性高身材多由遗传因素所致。
体质性生长发育加速,多为早熟类型儿童,成年期身高不一定很高。
巨人症主要因垂体腺瘤分泌生长素过多引起。
二、性早熟
性早熟(sexual
precocity)是一组以性成熟提前出现为主要特征的性发育异常症候群。
通常分特发性和继发性两类。
(一)真性性早熟
真性性早熟(sexual
precocity)是指性发育年龄明显早于正常阈值(如女孩8岁前来初潮或6岁前开始乳房发育,男孩8岁前出现第二性征等)而导致的性器官、第二性征等一系列性发育提前现象。
包括原发性性早熟(primary
sexual
precocity)
和继发性性早熟(secondary
sexual
precocity)。
(二)体质性性早熟
体质性性早熟(constitutional
sexual
precocity)是指女孩8~8.5岁前出现第二性征指标一项以上发育或10岁前来初潮,男孩9~9.5岁前出现睾丸增大或阴毛生长。
(三)假性性早熟
假性性早熟(pseudo-isosexual
precocity)是指仅有部分性征发育提前的症状,与真性性早熟有以下重要区别:①HPG轴从未真正启动;②既可出现同型也可出现异型性第二性征发育;③未出现真正的性功能(如女性排卵、男性精子生成)。
(四)不完全性性早熟
不完全性性早熟(incomplete
precocious
puberty),也称部分性早熟。患儿仅有某孤立的性发育或第二性征指标提前发育;多属温和的性发育现象,不伴随其他异常。
主要有以下几类:
①单纯乳房早发育(precocious
thelarche)
②男性乳房肥大(gynecomastia)
③单纯性毛早现(premature
pubarche)
④孤立性早潮(iso-premature
menarche)
三、青春期性发育障碍
青春期性发育障碍(adolescent
sexual
development
disorder)是严重影响青少年健康的一类疾病总称。病因种类多,临床表现复杂,男女病因不尽相同。可归为五类:下丘脑疾患;垂体疾患;性腺疾患;其他内分泌疾患;全身性疾患。目前国内外尚无统一标准,通常使用以下符合临床诊断要求的简易标准:男性13.5~14岁仍未出现睾丸增大;女性13~13.5岁仍未出现乳房发育。
诊断本类障碍应先通过病史询问、体检发现病因线索,然后有针对性地进行实验室检查。注意排除体质性生长延迟。
四、性分化异常
性分化异常指在胚胎性分化过程中,因各种原因导致性腺、性器官分化发育障碍,使个体的内外性器官、第二性征在各年龄段出现不同程度的畸形发育。包括真两性畸形、女性假两性畸形、男性假两性畸形及其它未分类的性分化异常。
重点难点总结及关键词汇
重点难点:
1.青春期的发育特点有哪些?
2.男孩和女孩在青春期形态发育方面有何差异?
3.青春期心理发展的主要矛盾体现在哪些方面
?
4.性早熟的概念、分类及鉴别诊断?
关键词汇
青春期(adolescence,puberty)
身高速度高峰(peak
height
velocity,PHV)
身高速度高峰年龄(age
at
peak
height
velocity,PHA)
矮身材(short
stature)
高身材(hypomegasoma)
性早熟(sexual
precocity)
真性性早熟(true
precocious
puberty)
假性性早熟(pseudo-isosexual
precocity)
性发育延迟(delayed
puberty)
生长素(growth
hormone,GH)
关键词汇
青春期的发育特点
学习目标
1.掌握青春期发育相关概念。
2.熟悉青春期男女的性征分期;正常青春发育生理、正常青春发育期体格体态的变化及生殖器官、第二性征的发育特点。
3.了解青春发育的机制及神经、内分泌调控特点。
生长发育的一般规律
一、生长发育具有阶段性和连续性
二、生长发育的速度具有不均衡性
三、各系统生长模式的时间顺序性
及协调性
四、生长轨迹现象和生长关键期
复习
生殖系统型的特点:
①
10岁以前,几乎不发育;
②
青春期生长突增开始以
后,
才迅猛地生长。
并通过分泌性激素,
促进身体全面发育与成熟
review
个体在从童年向成年的生长发育过程中,青春期是其中极其重要的阶段。在青春期,由于内分泌变化,其身体形态、性器官、第二性征及社会心理行为也发生明显变化,展现出青春期生长发育的显著特征。
(一)青春期的定义
青春期(adolescence)是个体从童年向成年逐渐过渡的时期,是生长发育过程中一个极其重要的阶段。
WHO在“青少年妊娠与流产”全球会议上,根据青少年生理、心理和社会性的发育特点,把青春期定义为这样一个时期:①是个体从出现第二性征到性成熟的生理发展过程;②是个体从儿童认知方式发展到成人认知方式的心理过程;③是个体从经济的依赖性到相对独立状态的过渡。
第一节
青春期的定义和发育表现
一、青春期概述
青春期是一个动态概念。
目前为研究方便,把青春期的年龄区间定为10~20岁。
女性青春期的时间跨度一般为10~18岁,男性为12~20岁。
(二)青春期的发育特点
①体格生长加速,以身高为代表的形态指标出现第二次生长突增;
②各内脏组织器官体积增大、重量增加,功能日臻成熟;
③内分泌功能活跃,与生长发育有关的激素分泌明显增加;
④生殖系统功能发育骤然增快并迅速成熟,到青春晚期已具有繁殖后代能力;
⑤男女外生殖器和第二性征迅速发育,男女两性的外部形态特征差别更为明显;
⑥青春期特有的心理行为问题。
青春早期:主要表现为生长突增,性器官和第二性征开始发育,一般持续约2年
。
青春中期:以性器官和第二性征迅速发育为特征,出现月经初潮/首次遗精,持续2~3年。
青春后期:体格生长速度明显减慢直至骨骺完全融合;性器官和第二性征继续发育至成人水平,社会心理发展加速,持续2年左右
。
青春期的年龄分期
(一)青春期生长突增
青春期的生长速度与童年期相比明显加快,出现第二次生长突增。生长突增即生长速度在童年期比较平稳的基础上,突然出现快速增长的现象。
在青春期生长突增过程中,出现突增高峰。突增高峰也叫生长速度高峰,对于身高和体重,分别称之为身高速度高峰”(peak
height
velocity,PHV)和“体重速度高峰”(peak
weight
velocity,PWV)
。
二、青春期形态发育特点
PHV和PWV发生的年龄称为身高速度高峰年龄和体重速度高峰年龄。
由于青春期生长突增开始的早晚及突增幅度在个体间存在着很大的差异,因而青春期各年龄组内生长速度的个体变异远大于童年期。
女
男
突增开始的年龄
9~11岁
11~13岁
突增高峰的年龄
11~13岁
13~15岁
平均每年突增的幅度
6~8cm
7~9cm
突增高峰(PHV)
9~10cm
10~12cm
总的突增幅度
25cm
28cm
以身高为例
正是由于男女青少年身高、体重等指标生长突增年龄和幅度的性别差异,男女青少年身高、体重的生长曲线出现两次交叉的现象。
研究青春突增期开始的时间有种方法为“逐人计算高峰年龄法”,即以身高年增长速度最高的3个相邻年龄组为快速生长期(突增期),其中间年龄即为生长发育高峰年龄。
任弘等采用此方法研究发现生长高峰年龄的个体差异很大,身高生长高峰年龄(PHA)并非集中在某一年龄,而是分散在几个年龄上。男生出现PHA人数最多的是在13岁(34.65%)、女生在12岁(33.5%)。体重出现生长高峰最多的年龄组为男生14岁、女生13岁,比1985、1995年的调查结果晚1~2岁。
(二)青春期生长突增的阶段变化
身高生长速度是反映儿童少年生长状况的重要指标。但由于青春期生长突增高峰年龄的变异,导致按年龄身高生长速度的巨大变异,从而使按年龄的身高生长速度最大均值明显小于按PHA的生长速度最大均值。因此按年龄的生长速度不能确切反映青春期生长突增的特征。评价个体儿童的生长速度,最好将按年龄的生长速度参考值和按PHA的生长速度参考值结合在一起考虑,参见下图。
男童按年龄的与按PHA的生长速度曲线的比较
女童按年龄的与按PHA的生长速度曲线的比较
对于青春期身体各部分的生长,因为突增开始时间和生长速度是不同的,所以青春期身体各部分的比例也在不断地变化。
青春前期,身体各部增长顺序大致是足长-下肢长-手长-上肢长。由于下肢增长早,青春前期坐高指数(坐高/身高)逐渐下降,中期降至最低点,因此出现青春期长臂长腿不协调的体态。青春期中、后阶段,躯干增长速度加快,坐高指数再度增大,成年时,男性为54.2,女性为54.3。
(三)生长模式及发育类型
青春期形态指标的生长和生殖功能的发育成熟水平,由于受到遗传和环境各种因素的影响,存在明显的个体差异,可能会出现各种各样的情况。
从生长的量来分,大体上可以归纳为五种模式:
①青春期始于平均年龄,成年期身高位于平均水平;
②青春期生长突增发生较早,突增结束年龄也较早,生长期较短、身高增长量较少,最终身高低于平均水平;
③整个童年期及青春早期的生长都低于同龄人,但较晚的生长突增及较长的生长期使其成年身高达到平均水平甚至高于平均水平;
④遗传性(家族性)高身材,身材始终处于高水平;
⑤遗传性(家族性)矮身材,身材始终处于低水平。
以身高为例
从发育成熟的起始时间来看,青春期发育类型通常分为一般、早熟、晚熟三种类型。
早熟型:盆宽、窄肩的矮胖体型;
晚熟型:盆窄,肩宽的瘦高体型。
有学者对120名健康的儿童进行生长发育追踪观察9年发现,不同成熟类型女孩身高突增起始年龄、停止年龄与高峰年龄存在一致性,即突增开始年龄早突增结束年龄也早,反之亦晚。
3型间青春期突增幅度全距、时间全距比较,差异无显著性,但加速期早熟型突增幅度、时间明显小于一般型和晚熟型,而减速期则早熟型突增幅度、时间明显大于一般型和晚熟型。一般型与晚熟型在加速期和减速期突增幅度、时间上的差异无显著性。
三种不同成熟类型女孩按时间年龄的生长速度曲线图
三种不同成熟类型女孩峰龄重叠速度曲线
从性发育角度,青春期性早熟和晚熟型的青少年,表现出不同的时间特征。
青春期性早熟一般指男孩9岁前出现睾丸增大,女孩8岁前出现乳房发育或10岁前来月经初潮者。性早熟一般又分特发性与继发性两种。特发性性早熟的病因不甚明了,继发性性早熟多由颅内肿瘤、脑炎后遗症或使用外源性促性腺类药物等引起。
晚熟型的青少年,以男童14岁未出现睾丸增大,女童13岁未出现乳房发育为判断标准。晚熟的原因包括下丘脑、垂体、性腺疾病,染色体异常,全身性或消耗性疾病,体质性或家族性因素以及营养、心理、运动训练等。
青春期最重要的特征之一就是性发育。它包括内外生殖器官的形态变化、生殖功能的发育成熟和第二性征的发育等。
第二性征是指进入青春期后,男、女之间出现的除生殖器官以外,在性别上的外在差异。
三、青春期性发育
(一)男性性发育
男性生殖器官分内、外两部分。内生殖器包括睾丸、输精管道和附属腺,外生殖器包括阴囊和阴茎。
睾丸—产生精子、分泌雄激素
附睾—储藏精子,使精子成熟
输精管—输送精子
精囊腺—分泌黏液
前列腺—分泌黏液
男孩的青春期性发育存在很大个体差异,但各指征的出现顺序大致相似:
睾丸
(约11.5岁)
阴茎
伴身高突增
0.5~1年
阴毛
(约11-12岁)
腋毛
胡须
1~2年
1年
身高增长
逐渐减慢
首次遗精
分期
年龄(岁)
外生殖器
阴毛
同时的变化
1期
5~9
青春前期幼稚型
无阴毛
睾丸体积1、2、3cm3,
长径<2.5cm
2期
9~11
睾丸阴茎及阴囊的早期生长
细小阴毛色淡,在阴茎根部
早期声音改变、睾丸长经
2.5~3cm
3期
11~14
阴茎长度增长、增粗,阴囊和睾丸继续增大
阴毛黑粗弯曲,阴毛分布在阴茎中部及周围
上唇有细绒毛,生长速度增速,睾丸最大长径3.3~4.0cm(睾丸模型11~15cm3)
4期
14~16
阴茎龟头突出,阴囊色素加深
阴毛增粗、分布于大腿并扩展至耻骨上
腮部长出毛、睾丸长径4.0~4.5cm,体积15~20cm3
5期
>16
成年的外生殖器
阴毛分布至下腹部中线呈菱形分布,中间少
胡须增多,睾丸最大直径>4.5cm,体积25cm3
男性青春期性征发育分期(Tanner分期)
遗精是男性青春期发育的正常生理现象,作为男性青春期发育的重要标志。
(二)女性性发育
女性生殖器官分内、外两部分。内生殖器包括阴道、子宫、输卵管及卵巢。外生殖器包括阴阜、大小阴唇、阴蒂、前庭和会阴。
第一性征
卵巢重量增加——卵巢皮质层内卵泡发育
外阴——阴毛增加(雄H作用)大小阴唇变大,着色——成人型
阴道——变长、宽、皱襞↑,分泌物↑
宫颈——分泌物↑
宫体——肌纤维增生、肥大、宫体增大,宫体/宫颈
2:1
输卵管——变粗
第二性征
乳房发育:最早开始,平均开始年龄11岁;
阴毛、腋毛出现:乳房开始发育后6个月到1年出现阴毛,腋毛的出现一般在阴毛出现半年至1年后。
音调变高
脂肪呈女性分布
分期
年龄(岁)
乳房发育
阴毛发育
同时的变化
1期
5~8
青春前乳头突出
无阴毛
?
2期
8~10
乳芽期、乳晕和乳头增大隆起,有乳核可触及
有浅黑色绒毛稀疏的分布在大阴唇
生长速度开始增快
3期
10~13
乳房和乳晕继续增大,乳房、乳晕在同一平面上
阴毛分布覆盖会阴部
生长速度达高峰,阴道粘膜增厚角化,出现腋毛
4期
13~15
乳晕第二次凸出于乳房丘状平面
阴毛增多变粗弯曲,分布广,成倒三角形
月经初潮(在3期或4期时)生长
5期
>15
成熟期乳房,乳房和乳晕又同在一丘状平面上
阴毛成人型,大倒三角型
骨骺闭合生长停止
女性青春期性征发育分期(Tanner分期)
月经来潮:为生殖功能成熟的外在标记。
初潮时,卵巢、子宫的重量仅为成熟重量的30
%
~
40%,且卵巢功能不稳定。
月经初潮与第一次排卵间隔期称为生理不孕期,此期月经为不排卵月经。
月经初潮的年龄与遗传、经济水平、营养状况有关。
四、青春期性心理发育
性意识的发育
进入青春期后,随着身体的发育、性意识也开始萌动,常表现为从初期的与异性疏远,到逐渐愿意与异性接近,或对异性产生朦胧的依恋,这些都是正常的心理变化。
青少年心理发展的主要矛盾
1.性生理发育迅速成熟与性心理相对幼稚的矛盾
2.自我意识迅猛增长与社会成熟相对迟缓的矛盾
3.情感激荡要求释放与外部表露趋向内隐的矛盾
垂体(分泌生长激素)
甲状腺(分泌甲状腺激素)
胸腺(分泌胸腺激素)
肾上腺(分泌肾上腺素)
胰岛(在胰腺中,分泌胰岛素)
卵巢(分泌雌性激素)
睾丸(分泌雄性激素)
第二节
青春期内分泌变化和调控机制
一、
影响生长发育的激素
1.下丘脑(hypothalamus)
下丘脑是人体最重要的神经-内分泌器官。下丘脑分泌释放激素:
促甲状腺激素释放激素(TRH)
促肾上腺皮质激素释放激素(GRH)、
促卵泡激素释放激素(FSH-RH)
黄体生成素释放激素(LH-RH)
促黑(素细胞)激素释放激素(MRF)
催乳素释放因子和促生长素释放激素(GHRH)
2.腺垂体(adenohypophysis)
腺垂体分泌7种不同激素即:生长素、催乳素、促甲状腺激素、促肾上腺皮质激素、促卵泡激素、黄体生成素、促黑(素细胞)激素。
(1)生长素(growth
hormone,GH)是控制生长发育最重要的激素
能促进骨骼的生长、蛋白质的储存,使肌肉发达,所以其主要功能是促进人体全身的生长。
幼年时期生长激素分泌不足--侏儒症
幼年时期生长激素分泌过多--巨人症
成年时期生长激素分泌过多--肢端肥大症
生长激素的作用:
(2)催乳素
(PRL)
催乳素的主要生理功能是促进乳腺生长发育,启动和维持乳腺泌乳。此外,催乳素与黄体生成素共同作用于卵巢,促进黄体形成,分泌孕激素;但大剂量的催乳素,则会反过来抑制卵巢合成雌激素和孕激素。在男性,催乳素可促进前列腺、精囊腺生长,促进睾酮合成。
(3)促激素
促激素的主要作用是调节各靶腺内分泌器官分
泌相应的内分泌激素。促激素包括:
促甲状腺素(TSH)
促肾上腺皮质激素(ACTH)
尿促卵泡素(FSH)
黄体生成素(LH)等
3.性腺
(sexual
gland)
男性的性腺是睾丸,女性的性腺是卵巢,它们分别是男女生殖系统的最重要器官,主要功能是产生精子或卵子和分泌性激素。
(1)雄激素
(androgen)
雄激素包括睾丸分泌的睾丸酮、双氢睾丸酮和脱氢表雄酮,其中最主要的是睾丸酮。雄激素的作用:
决定生殖器的分化
促进和维持性功能
刺激和保持第二性征的出现
促进精子的生成
促进蛋白质合成
(2)雌激素
(estrogen)
雌激素主要由卵巢合成,其生理功能有:
促进女性内外生殖器和乳房的发育;
引发月经初潮,促进月经周期形成;
加速脂肪组织堆积,促使女性形成乳房发达、皮肤细滑柔润等特有的外部形态。
雌激素对骨骼发育的影响也十分明显。
(3)黄体酮
(progesterone)
主要作用:
维持月经周期
促进乳腺发育成熟
维持月经周期
维持妊娠
致热作用
4.甲状腺
甲状腺的主要功能是分泌甲状腺素(thyroid)。甲状腺素具有调节机体物质代谢、促进生长发育、维持神经、心血管系统功能的作用。
5.肾上腺
肾上腺与生长发育有关的主要是肾上腺皮质,它分泌的性激素包括雄激素与雌激素。
6.胰岛
胰岛β细胞分泌的胰岛素(insulin),是重要的生长调节激素之一,与生长激素有协同作用。
7.松果体
已知的松果体激素中,研究较多的是褪黑素,具有抑制哺乳动物生殖系统发育的作用。
冰岛:褪黑素被认为是冬季忧郁症的祸首
中国台湾:药店因出售褪黑素被处罚
二、青春期发育的神经-内分泌调控机制
遗传和环境因素的交互作用调控着青春期性发育的内分泌系统,主要影响下丘脑-垂体-性腺轴,使青春期适时启动。其中神经系统的发挥重要作用。
神经系统对内分泌的调节主要有两个途径:
一是影响下丘脑的神经元,调节下丘脑和垂体激素的分泌,进而影响全身;
二是通过对其它内分泌腺自主神经的支配进行调节。
在神经系统对内分泌调节的同时,周围靶腺所分泌的激素也可作用于下丘脑和腺垂体,实行“正”或“负”反馈,从而使下丘脑、腺垂体与靶腺之间形成几个重要的轴系统,其中与青春期发育关系最密切的是下丘脑-垂体-性腺轴。
三、青春期的启动机制
关于青春期的启动机制目前尚不明确。较为统一的观点是:中枢神经系统、下丘脑-垂体-性腺轴系统起着决定性作用,其功能状态可直接影响或控制青春期发育。
从胎儿期开始,中枢神经对性发育就一直保持着抑制作用,使下丘脑对GnRH17促性腺激素释放激素的分泌处于“青春静止期”,内外生殖器官不发育。其后,伴随HPG轴的成熟,该抑制作用逐步减弱并消失,青春期开始启动。
1.中枢神经抑制机制减弱
2.HPG轴对性激素负反馈敏感性下降
儿童期外周血中有少量性激素,而HPG轴对它们极为敏感;受其负反馈抑制,轴系统的活动处于静止状态。即将进入青春期时,下丘脑对这些外周激素的负反馈敏感性开始降低,分泌的GnRH逐渐增多,刺激垂体分泌糖蛋白FSH和黄体生成素LH,促进女性卵巢发育,大量分泌雌激素、孕激素;刺激男性睾丸的生精上皮发育,间质细胞分泌睾酮;这些性激素进入血液循环后,作用于相应靶器官,引发生长突增,促进性器官、第二性征相继发育,青春期发育就此迅速推进。
第三节
青春期发育异常
一、青春期身高发育异常
(一)病理性矮身材
矮身材即身高低于其性别-年龄组正常值的第三百分位。
导致矮身材原因众多,有如内分泌疾病或其它全身性疾病引起,有家族性矮小症和体质性生长发育延迟,还有原因不明,多半属于生长发育的正常变异。
1.垂体性侏儒症(pituitary
dwarfism)
又称垂体性矮小症,是由于腺垂体合成和分泌生长素不足,也可因靶细胞缺陷,使生长素无法发挥正常的生理效应而引起的体格生长障碍。
2.甲状腺功能低下症(hypothyroidism)
又称“呆小症”或“克汀病”,起因于体内合成甲状腺素不足,或因甲状腺对TSH无反应或周围组织缺乏甲状腺素受体,引起智能与体格发育障碍。
3.遗传代谢性疾病
有21-三体综合征(唐氏综合征,Down‘s
syndrome),一些单基因性或多基因性遗传病,骨骼系统疾病(如软骨发育不全、成骨不全症),代谢性疾病(如糖原累积病、黏多糖病)等,通常都伴随全身性疾病,导致生长发育障碍、身材矮小。
4.家族性矮身材
是指那些身材虽矮小但生长速度属正常范围、有矮身材家族史的儿童。这类儿童既无影响生长发育的疾病依据,也追溯不到严重的器质性疾病,身体各部分比例匀称。家族性矮身材的儿童,其生长曲线始终与正常儿童平行,骨龄与时间年龄一致,但直至成人期身高仍处在较低的百分位水平。
5.体质性生长迟缓(constitutional
growth
delay)
生长迟缓身材矮小者青春期生长突增和性成熟出现时间晚,但最终身高属于正常者。体质性生长迟缓的儿童因长骨的干骺愈合较晚,骨龄落后于时间年龄2~3年,生长期相对长,身高可望在青春后期赶上同龄儿童,成年身高约位于正常标准的P10~P50之间。
一般可根据骨龄(BA)、时间年龄(CA)和身高年龄(HA)粗略区分矮身材的类型:
①体质性生长迟缓,HA=BA
高身材指个体身高处于其性别-年龄组正常值的P97以上。引起高身材的原因主要有以下几种:
家族性高身材多由遗传因素所致。
体质性生长发育加速,多为早熟类型儿童,成年期身高不一定很高。
巨人症主要因垂体腺瘤分泌生长素过多引起。
二、性早熟
性早熟(sexual
precocity)是一组以性成熟提前出现为主要特征的性发育异常症候群。
通常分特发性和继发性两类。
(一)真性性早熟
真性性早熟(sexual
precocity)是指性发育年龄明显早于正常阈值(如女孩8岁前来初潮或6岁前开始乳房发育,男孩8岁前出现第二性征等)而导致的性器官、第二性征等一系列性发育提前现象。
包括原发性性早熟(primary
sexual
precocity)
和继发性性早熟(secondary
sexual
precocity)。
(二)体质性性早熟
体质性性早熟(constitutional
sexual
precocity)是指女孩8~8.5岁前出现第二性征指标一项以上发育或10岁前来初潮,男孩9~9.5岁前出现睾丸增大或阴毛生长。
(三)假性性早熟
假性性早熟(pseudo-isosexual
precocity)是指仅有部分性征发育提前的症状,与真性性早熟有以下重要区别:①HPG轴从未真正启动;②既可出现同型也可出现异型性第二性征发育;③未出现真正的性功能(如女性排卵、男性精子生成)。
(四)不完全性性早熟
不完全性性早熟(incomplete
precocious
puberty),也称部分性早熟。患儿仅有某孤立的性发育或第二性征指标提前发育;多属温和的性发育现象,不伴随其他异常。
主要有以下几类:
①单纯乳房早发育(precocious
thelarche)
②男性乳房肥大(gynecomastia)
③单纯性毛早现(premature
pubarche)
④孤立性早潮(iso-premature
menarche)
三、青春期性发育障碍
青春期性发育障碍(adolescent
sexual
development
disorder)是严重影响青少年健康的一类疾病总称。病因种类多,临床表现复杂,男女病因不尽相同。可归为五类:下丘脑疾患;垂体疾患;性腺疾患;其他内分泌疾患;全身性疾患。目前国内外尚无统一标准,通常使用以下符合临床诊断要求的简易标准:男性13.5~14岁仍未出现睾丸增大;女性13~13.5岁仍未出现乳房发育。
诊断本类障碍应先通过病史询问、体检发现病因线索,然后有针对性地进行实验室检查。注意排除体质性生长延迟。
四、性分化异常
性分化异常指在胚胎性分化过程中,因各种原因导致性腺、性器官分化发育障碍,使个体的内外性器官、第二性征在各年龄段出现不同程度的畸形发育。包括真两性畸形、女性假两性畸形、男性假两性畸形及其它未分类的性分化异常。
重点难点总结及关键词汇
重点难点:
1.青春期的发育特点有哪些?
2.男孩和女孩在青春期形态发育方面有何差异?
3.青春期心理发展的主要矛盾体现在哪些方面
?
4.性早熟的概念、分类及鉴别诊断?
关键词汇
青春期(adolescence,puberty)
身高速度高峰(peak
height
velocity,PHV)
身高速度高峰年龄(age
at
peak
height
velocity,PHA)
矮身材(short
stature)
高身材(hypomegasoma)
性早熟(sexual
precocity)
真性性早熟(true
precocious
puberty)
假性性早熟(pseudo-isosexual
precocity)
性发育延迟(delayed
puberty)
生长素(growth
hormone,GH)
关键词汇