人教版三~四年级体育与健康 3.3营养不良与肥胖 课件 (47张PPT)
文档属性
| 名称 | 人教版三~四年级体育与健康 3.3营养不良与肥胖 课件 (47张PPT) |

|
|
| 格式 | ppt | ||
| 文件大小 | 1.7MB | ||
| 资源类型 | 教案 | ||
| 版本资源 | 人教版(新课程标准) | ||
| 科目 | 体育与健康 | ||
| 更新时间 | 2022-05-23 00:00:00 | ||
图片预览










文档简介
(共47张PPT)
蛋白质-能量缺乏性营养不良
定义:机体能量和或蛋白质摄入不足或吸收障碍而引起的一种慢性营养缺乏症
临床特点:体重减轻、皮下脂肪减少、渐进性消瘦或水肿、血清胆固醇下降、常伴各器官功能紊乱
易发年龄:<3y
病因
饮食:长期摄食不足;喂养不当;饮食习惯不良
疾病:影响食欲或消化吸收
先天因素:畸形、早产、多胎、孕母疾病
生长发育快速阶段和急慢性传染病的恢复期
病理生理
糖原不足或消耗过多—低血糖症
脂肪大量消耗—血清胆固醇下降
蛋白质缺乏而消耗增加—低蛋白性水肿
消化系统
循环系统
肾浓缩功能降低
神经系统
免疫功能下降
临床表现
临床表现
体重不增(最早出现的症状) 体重减轻
皮下脂肪减少,近消失
顺序:腹部 躯干 臀部 四肢 面部
分度:轻、中、重
体重低于正常均值:15~25%、25~40%、40%以上
腹部皮摺厚度:0.8~0.4cm、<0.4cm、消失
身高
消瘦
皮肤
肌张力
精神状态
分类
体重低下型:体重低2个标准差
生长迟缓型:身高低2个标准差
消瘦型:体重低于同性别、同身高的均值的2个标准差,反映近期、急性营养不良
分型
浮肿型:蛋白质缺乏为主
消瘦型:能量缺乏为主
浮肿型
消瘦型
评估
身高体重,需结合患儿以前生长发育指标
身材矮小的患儿,应以皮下脂肪为主进行判断
了解其营养史、喂养史
了解其生活习惯、饮食习惯有无异常
护理诊断
营养失调 低于机体需要量,与能量、蛋白质长期摄入不足和/或需要、消耗过多有关
生长发育改变 与营养素缺乏,不能满足其生长发育的需求有关
潜在并发症:
感染 与免疫功能下降有关
低血糖:与新陈代谢异常有关
干眼病:与VitA缺乏有关
营养性缺铁性贫血:与铁摄入不足和/或吸收障碍有关
知识缺乏:与患儿家长缺乏营养知识及合理喂养方法有关
治疗与护理
原则:以消除病因为主,采取防治结合、营养与保育结合及中西医结合治疗的综合措施
改善喂养
治疗疾病
调整饮食
促进消化
治疗合并症
合理喂养
原则:由少到多、由稀到稠、循序渐进,直至恢复正常饮食,以免不能耐受引起腹泻
轻度:消化功能尚好,适当增加含蛋白质和热能较高的食物
中重度:消化能力弱,饮食要循序渐进,先查理想体重,按45~55kcal/kg/d逐渐增加到120~170kcal/kg/d,等体重接近正常,按110kcal/kg/d
母乳喂养?
人工喂养?
补充维生素及微量元素?
按医嘱给予助消化药物?
食欲很差、吞咽困难、吸吮力弱可鼻饲
病情重者少量输血浆、氨基酸、脂肪乳剂等
补液管理:总量按实际体重计算,要适当减少, 均匀输入,防止过多过快引起循环负荷过重
低蛋白水肿可输注白蛋白
预防并发症
感染
预防呼吸道感染、消化道感染、皮肤破损
重度可输血浆
低血糖
低血糖表现
预防:保证营养物质的摄入
处理:遵医嘱静脉注射25~50%葡萄糖注射液
干眼病
生理盐水湿润,抗生素眼膏
补充VitA制剂
健康宣教
介绍常见病因,做好预防
指导科学喂养
做好生长发育监测
肥胖症
obesity
概述
儿童肥胖症是一种与生活行为密切相关的慢性疾病
孩子越胖越健康?
我国肥胖症发病率逐年上升,以青少年阶段发病率最高
他们也是肥胖吗?
定义
由于长期能量摄入超过人体消耗量,导致体内脂肪积聚过多而造成的疾病
表现为脂肪组织与其他组织失去正常比例的一种状态
肥胖症分类
单纯性肥胖症:不伴有明显的内分泌、代谢性疾病的肥胖,95%~97%的小儿肥胖属于此类型
继发性肥胖症:继发于各种内分泌代谢病和遗传综合征,他们不仅体脂分布特殊,且常伴有肢体或智能异常。
肥胖症分度
体重超过同年龄、同身高正常小儿标准体重的20%为肥胖
20~29%为轻度肥胖
30~39%为中度肥胖
40~59%为重度肥胖
>60%为极度肥胖
BMI分度法
BMI:体质指数,国际常用标准
体重与身高的平方之比值:Kg/m2
弊端:BMI没有把一个人的脂肪比例计算在内,所以一个BMI指数超重的人,实际上可能并非肥胖。比如练健身的人,由于体重有很重比例的肌肉,他的BMI指数会较高,但并非肥胖
成人BMI标准
体重指数 男性 女性
过轻 低于20 低于19
适中 20-25 19-24
过重 26-30 25-29
肥胖 30-35 29-34
非常肥胖 高于35 高于34
病因
摄入过多:高热量、高糖、高脂
活动少—消耗少
遗传因素
其他:精神心理等
病理生理
脂肪组织
主要成分脂肪细胞
易分布于皮下、网膜等处
其中男性易堆积在腰部以上,女性在腹部、臀部和大腿处
脂肪细胞快速增多期:出生前3个月、生后1年、11-13岁
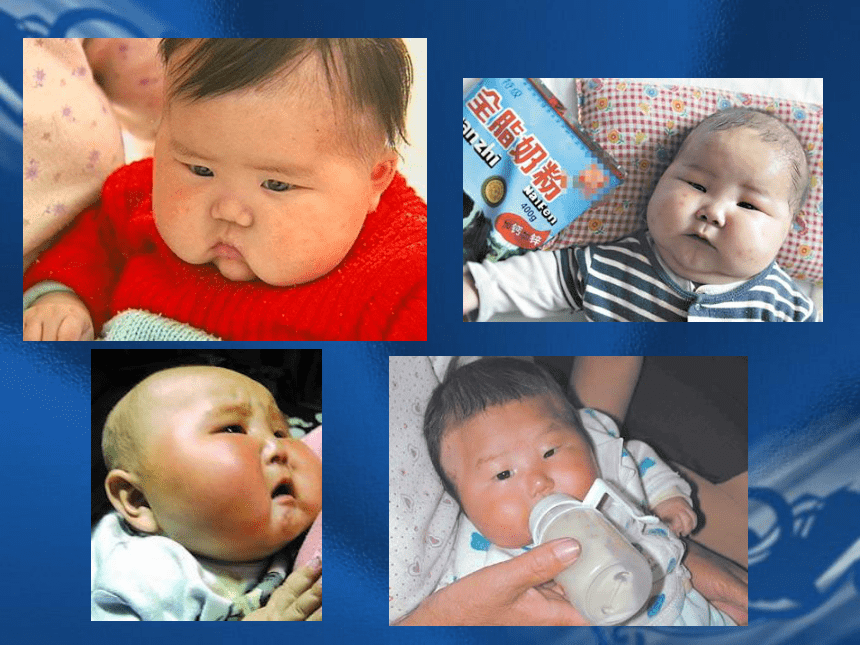
症状
食欲旺盛,便爱甜食、油脂类食物。
疲乏、活动后气促,甚至出现肥胖-换氧不良综合征
肥胖-换氧不良综合征:脂肪过度堆积限制胸廓和膈肌的运动—肺通气不足—低氧血症—发绀—心脏扩大—心衰
可有心理障碍
体征
皮下脂肪丰满,但分布均匀
白纹或紫纹:严重肥胖患儿因皮下脂肪过多而形成,多见于胸腹 、臂部、大腿
扁平足和膝外翻:体重过重,下肢负荷过重导致
肥胖与乳房发育的鉴别
肥胖与阴茎发育不良的鉴别
心理护理
肥胖小儿青春期出现较早,造成最终身高较矮
年长患儿可能存在心理和社交障碍,如自卑、胆怯
护理诊断
营养失调 高于机体需要量,与患儿过多摄入高能量食物和/或运动过少有关
自我形象紊乱 与肥胖引起自身形象改变有关
焦虑 与控制饮食困难有关
知识缺乏 与家长对合理营养的认识不足有关
治疗原则
不使用“减肥”或“减重”的观念
以“控制增重”为指导思想
减少热能性食物的摄入
增加机体对热能性食物的消耗
饮食调整
根据年龄和肥胖程度适当减少每日热能的摄入
必须满足基础营养和生长发育需要
选用高蛋白、低脂肪、低碳水化合物食物
热量少、体积大的食物:蔬菜、萝卜、苹果等
少量多餐,两餐间可吃低热量的点心,不吃零食
体重不宜骤减,最初控制体重增加,以后体重逐渐下降至该年龄正常值以上10%不再严格限制饮食
其他
增加运动量,增加能量消耗
解除精神负担
四大禁忌
禁止饥饿/半饥饿或变相饥饿疗法。
禁止短期(3个月内)快速“减肥”或“减重”。
禁止服用减肥药品、减肥食品或饮料。
禁止使用手术或物理疗法治疗。
预防肥胖
改善饮食结构及喂养方法。
妊娠后期:避免摄入过多高脂食物。
婴幼儿期:强调母乳喂养,正确添加辅食。
学龄前期:养成良好的进食习惯,不偏食糖类、高脂、高热卡食物。
青春早期及青春期:加强营养学知识和正确选择食物的教育。
养成参加各种体力活动、劳动的习惯。
定期监测小儿体重。
回忆一下
肥胖-换氧不良综合征的病理机制是什么?
脂肪过度堆积限制胸廓和膈肌的运动—肺通气不足—低氧血症—发绀—心脏扩大—心衰
营养不良的患儿调整饮食的原则是什么?
由少到多、由稀到稠、循序渐进
All for children!
蛋白质-能量缺乏性营养不良
定义:机体能量和或蛋白质摄入不足或吸收障碍而引起的一种慢性营养缺乏症
临床特点:体重减轻、皮下脂肪减少、渐进性消瘦或水肿、血清胆固醇下降、常伴各器官功能紊乱
易发年龄:<3y
病因
饮食:长期摄食不足;喂养不当;饮食习惯不良
疾病:影响食欲或消化吸收
先天因素:畸形、早产、多胎、孕母疾病
生长发育快速阶段和急慢性传染病的恢复期
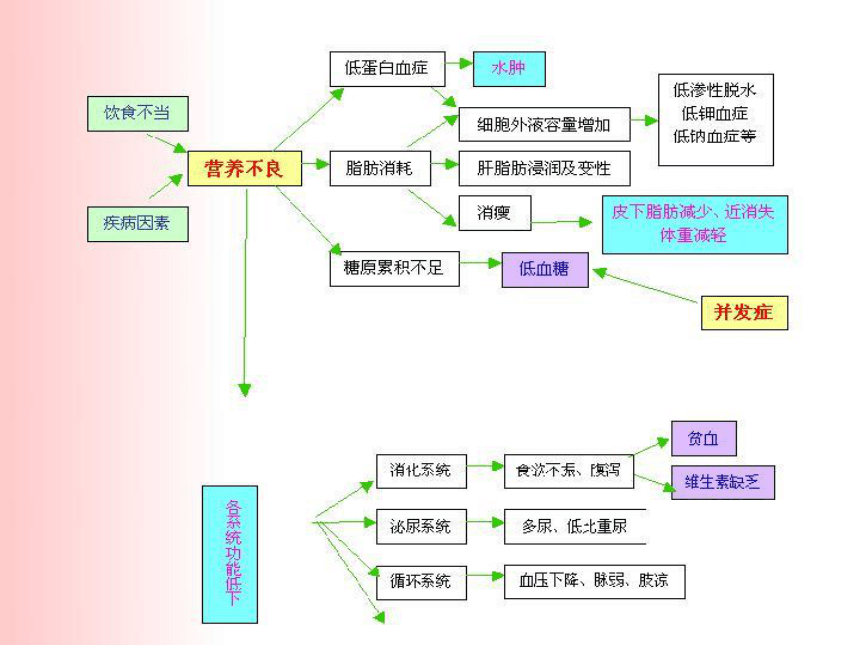
病理生理
糖原不足或消耗过多—低血糖症
脂肪大量消耗—血清胆固醇下降
蛋白质缺乏而消耗增加—低蛋白性水肿
消化系统
循环系统
肾浓缩功能降低
神经系统
免疫功能下降
临床表现
临床表现
体重不增(最早出现的症状) 体重减轻
皮下脂肪减少,近消失
顺序:腹部 躯干 臀部 四肢 面部
分度:轻、中、重
体重低于正常均值:15~25%、25~40%、40%以上
腹部皮摺厚度:0.8~0.4cm、<0.4cm、消失
身高
消瘦
皮肤
肌张力
精神状态
分类
体重低下型:体重低2个标准差
生长迟缓型:身高低2个标准差
消瘦型:体重低于同性别、同身高的均值的2个标准差,反映近期、急性营养不良
分型
浮肿型:蛋白质缺乏为主
消瘦型:能量缺乏为主
浮肿型
消瘦型
评估
身高体重,需结合患儿以前生长发育指标
身材矮小的患儿,应以皮下脂肪为主进行判断
了解其营养史、喂养史
了解其生活习惯、饮食习惯有无异常
护理诊断
营养失调 低于机体需要量,与能量、蛋白质长期摄入不足和/或需要、消耗过多有关
生长发育改变 与营养素缺乏,不能满足其生长发育的需求有关
潜在并发症:
感染 与免疫功能下降有关
低血糖:与新陈代谢异常有关
干眼病:与VitA缺乏有关
营养性缺铁性贫血:与铁摄入不足和/或吸收障碍有关
知识缺乏:与患儿家长缺乏营养知识及合理喂养方法有关
治疗与护理
原则:以消除病因为主,采取防治结合、营养与保育结合及中西医结合治疗的综合措施
改善喂养
治疗疾病
调整饮食
促进消化
治疗合并症
合理喂养
原则:由少到多、由稀到稠、循序渐进,直至恢复正常饮食,以免不能耐受引起腹泻
轻度:消化功能尚好,适当增加含蛋白质和热能较高的食物
中重度:消化能力弱,饮食要循序渐进,先查理想体重,按45~55kcal/kg/d逐渐增加到120~170kcal/kg/d,等体重接近正常,按110kcal/kg/d
母乳喂养?
人工喂养?
补充维生素及微量元素?
按医嘱给予助消化药物?
食欲很差、吞咽困难、吸吮力弱可鼻饲
病情重者少量输血浆、氨基酸、脂肪乳剂等
补液管理:总量按实际体重计算,要适当减少, 均匀输入,防止过多过快引起循环负荷过重
低蛋白水肿可输注白蛋白
预防并发症
感染
预防呼吸道感染、消化道感染、皮肤破损
重度可输血浆
低血糖
低血糖表现
预防:保证营养物质的摄入
处理:遵医嘱静脉注射25~50%葡萄糖注射液
干眼病
生理盐水湿润,抗生素眼膏
补充VitA制剂
健康宣教
介绍常见病因,做好预防
指导科学喂养
做好生长发育监测
肥胖症
obesity
概述
儿童肥胖症是一种与生活行为密切相关的慢性疾病
孩子越胖越健康?
我国肥胖症发病率逐年上升,以青少年阶段发病率最高
他们也是肥胖吗?
定义
由于长期能量摄入超过人体消耗量,导致体内脂肪积聚过多而造成的疾病
表现为脂肪组织与其他组织失去正常比例的一种状态
肥胖症分类
单纯性肥胖症:不伴有明显的内分泌、代谢性疾病的肥胖,95%~97%的小儿肥胖属于此类型
继发性肥胖症:继发于各种内分泌代谢病和遗传综合征,他们不仅体脂分布特殊,且常伴有肢体或智能异常。
肥胖症分度
体重超过同年龄、同身高正常小儿标准体重的20%为肥胖
20~29%为轻度肥胖
30~39%为中度肥胖
40~59%为重度肥胖
>60%为极度肥胖
BMI分度法
BMI:体质指数,国际常用标准
体重与身高的平方之比值:Kg/m2
弊端:BMI没有把一个人的脂肪比例计算在内,所以一个BMI指数超重的人,实际上可能并非肥胖。比如练健身的人,由于体重有很重比例的肌肉,他的BMI指数会较高,但并非肥胖
成人BMI标准
体重指数 男性 女性
过轻 低于20 低于19
适中 20-25 19-24
过重 26-30 25-29
肥胖 30-35 29-34
非常肥胖 高于35 高于34
病因
摄入过多:高热量、高糖、高脂
活动少—消耗少
遗传因素
其他:精神心理等
病理生理
脂肪组织
主要成分脂肪细胞
易分布于皮下、网膜等处
其中男性易堆积在腰部以上,女性在腹部、臀部和大腿处
脂肪细胞快速增多期:出生前3个月、生后1年、11-13岁
症状
食欲旺盛,便爱甜食、油脂类食物。
疲乏、活动后气促,甚至出现肥胖-换氧不良综合征
肥胖-换氧不良综合征:脂肪过度堆积限制胸廓和膈肌的运动—肺通气不足—低氧血症—发绀—心脏扩大—心衰
可有心理障碍
体征
皮下脂肪丰满,但分布均匀
白纹或紫纹:严重肥胖患儿因皮下脂肪过多而形成,多见于胸腹 、臂部、大腿
扁平足和膝外翻:体重过重,下肢负荷过重导致
肥胖与乳房发育的鉴别
肥胖与阴茎发育不良的鉴别
心理护理
肥胖小儿青春期出现较早,造成最终身高较矮
年长患儿可能存在心理和社交障碍,如自卑、胆怯
护理诊断
营养失调 高于机体需要量,与患儿过多摄入高能量食物和/或运动过少有关
自我形象紊乱 与肥胖引起自身形象改变有关
焦虑 与控制饮食困难有关
知识缺乏 与家长对合理营养的认识不足有关
治疗原则
不使用“减肥”或“减重”的观念
以“控制增重”为指导思想
减少热能性食物的摄入
增加机体对热能性食物的消耗
饮食调整
根据年龄和肥胖程度适当减少每日热能的摄入
必须满足基础营养和生长发育需要
选用高蛋白、低脂肪、低碳水化合物食物
热量少、体积大的食物:蔬菜、萝卜、苹果等
少量多餐,两餐间可吃低热量的点心,不吃零食
体重不宜骤减,最初控制体重增加,以后体重逐渐下降至该年龄正常值以上10%不再严格限制饮食
其他
增加运动量,增加能量消耗
解除精神负担
四大禁忌
禁止饥饿/半饥饿或变相饥饿疗法。
禁止短期(3个月内)快速“减肥”或“减重”。
禁止服用减肥药品、减肥食品或饮料。
禁止使用手术或物理疗法治疗。
预防肥胖
改善饮食结构及喂养方法。
妊娠后期:避免摄入过多高脂食物。
婴幼儿期:强调母乳喂养,正确添加辅食。
学龄前期:养成良好的进食习惯,不偏食糖类、高脂、高热卡食物。
青春早期及青春期:加强营养学知识和正确选择食物的教育。
养成参加各种体力活动、劳动的习惯。
定期监测小儿体重。
回忆一下
肥胖-换氧不良综合征的病理机制是什么?
脂肪过度堆积限制胸廓和膈肌的运动—肺通气不足—低氧血症—发绀—心脏扩大—心衰
营养不良的患儿调整饮食的原则是什么?
由少到多、由稀到稠、循序渐进
All for children!
同课章节目录
- 第一章 课程目标
- 第二章 教学内容及课时分配示例
- 第三章 教学目标与教学内容和实施建议
- 第一节 安全运动促健康
- 第二节 运动前后的饮食卫生
- 第三节 营养不良与肥胖
- 第四节 《国家学生体质健康标准》的意义和要求
- 第五节 用眼卫生
- 第六节 呼吸道传染病的预防
- 第四章 基本身体活动
- 第一节 跑
- 第二节 跳跃
- 第三节 投掷
- 第五章 体操类活动
- 第一节 队列与队形
- 第二节 基本体操
- 第三节 技巧
- 第四节 器械体操
- 第五节 韵律活动和舞蹈
- 第六章 球类活动
- 第一节 小篮球
- 第二节 小足球
- 第三节 乒乓球
- 第七章 武术
- 第八章 民族民间体育活动
- 第九章 游泳
- 第十章 三、四年级体育与健康学习评价及建议
- 第十一章 水平二体育与健康教学工作计划的制订与示例
- 第十二章 体育与健康教学经验交流